Gorączka to naturalna reakcja obronna organizmu, ale zbyt wysoka może zaszkodzić. Warto wiedzieć, kiedy warto obserwować malucha, a kiedy działać natychmiast.
Temperatura zależy od wieku i miejsca pomiaru. U niemowląt wahania dobowej wartości są większe. Płacz, sen czy pora dnia podnoszą odczyt i mogą mylić rodzica.
Najdokładniejsze pomiary zapewniają termometry douszne na podczerwień i pomiar w odbycie. Termometry paskowe na czoło bywają niedokładne i nie powinny być jedynym źródłem decyzji.
Za alarmowe uznajemy wartości bliskie 40°C lub wyższe. W poradniku znajdziesz progi temperatur, bezpieczne sposoby i praktyczne kroki — od domowych metod po leki zgodne z polskimi zaleceniami pediatrycznymi.
Kluczowe wnioski
- Gorączka to mechanizm obronny, ale wysoka temperatura wymaga reakcji.
- Różne miejsca pomiaru dają różne odczyty — wybierz dokładny termometr.
- Blisko 40°C to stan alarmowy — skontaktuj się z lekarzem.
- Poradnik pokaże bezpieczne sposoby i dawkowanie leków.
- Nawodnienie i odpoczynek wspomagają powrót do zdrowia.
Gorączka u dziecka: co oznacza i kiedy jest niebezpieczna
Wzrost temperatury ciała oznacza, że organizm mobilizuje siły do zwalczania patogenów. To mechanizm obronny, który utrudnia namnażanie wirusów i bakterii.
Naturalna reakcja organizmu vs. zagrożenie dla zdrowia
Gorączka wspiera odpowiedź immunologiczną, ale długotrwale wysoka wartość osłabia dziecko. Może wywołać dreszcze, nadmierne pocenie i zaburzenia świadomości.
„Gorączka pomaga walczyć z infekcją, lecz wymaga rozsądnej kontroli i obserwacji.”
Progi temperatury u dzieci
Poniższa tabela porządkuje progowe wartości według wieku i miejsca pomiaru. Dzięki temu łatwiej uniknąć nadinterpretacji łagodnych wzrostów.
| Wiek / miejsce pomiaru | Zakres | Kiedy działać |
|---|---|---|
| Starsze dzieci (ustna) | 37,2–38,0°C (stan podgorączkowy) 38,0–38,5°C (umiarkowana) >38,5°C (wysoka) |
>38,5°C lub pogorszenie samopoczucia |
| Niemowlęta do 3 mies. (odbytniczo) | ≥38,0°C | Każdy odczyt ≥38,0°C — konsultacja |
| 3–36 mies. (odbytniczo) | ≥38,0–39,0°C; poważna ≥39,0°C | ≥39,0°C bez widocznej infekcji — pilnie |
| Wszystkie grupy | ≥40,0°C | Wysoka gorączka — natychmiastowa pomoc medyczna |
Obserwuj też objawy alarmowe: apatia, zaburzenia świadomości, trudności z oddychaniem. To sygnały, że stan jest poważny i wymaga szybkiej konsultacji.
Temperatura ciała a wiek i miejsce pomiaru
Miejsce, w którym mierzymy temperaturę, wpływa na wynik bardziej niż myślimy. U najmłodszych zakresy są węższe, a sama regulacja ciepła jest jeszcze niedojrzała.
Niemowlęta i małe dzieci mają naturalne wahania dobowo. Wartość rośnie wieczorem, po płaczu lub po drzemce. To normalne i nie zawsze oznacza poważny problem.
Niemowlęta i małe dzieci: inne normy i wahania dobowo
Niedojrzała termoregulacja powoduje szybsze zmiany temperatury ciała. Obserwuj także zachowanie — płacz czy sen mogą chwilowo zawyżyć odczyt.
Różnice między pomiarem w uchu, odbycie, pod pachą i w ustach
Najpewniejsze metody to pomiar w uchu (IR) i odbycie. Pachowa jest wygodna, lecz mniej dokładna. Pomiar w ustach wymaga 30 minut przerwy po jedzeniu lub piciu.
Kiedy odczyt z czoła może wprowadzać w błąd
Termometry bezdotykowe różnią się kalibracją (skroń, środek czoła, łuk brwiowy) i bywają mniej precyzyjne. Pot, wiatr czy zimny spacer mogą obniżyć odczyt.
Gdy gorączka jest wysoka, a wyniki z urządzeń bezdotykowych i pachowych rozjeżdżają się, sięgnij po pomiar w uchu lub odbycie. To pomoże podjąć właściwą decyzję.
Jak prawidłowo mierzyć temperaturę u dziecka
Prawidłowy pomiar temperatury jest kluczem do właściwej decyzji o leczeniu. Wybór urządzenia zależy od wieku i współpracy malucha.
Dobór termometru do wieku i współpracy
Noworodki: najlepiej elektroniczny lub ciekłokrystaliczny pod pachą. To prosty i bezpieczny sposób dla najmłodszych.
Niemowlęta i dzieci poniżej 5 lat: preferuj pomiar odbytniczy elektronicznym (zwłaszcza >6 mies.). Termometr na podczerwień do ucha sprawdza się, gdy przewód słuchowy jest czysty.
Pow. 5 lat: IR do ucha lub elektroniczny pomiar w ustach daje dobrą dokładność, jeśli dziecko współpracuje.
Bezdotykowe termometry: wygoda a mniejsza dokładność
Bezdotykowe są wygodne w domu i pomocne przy szybkim sprawdzeniu. Jednak dają często mniej precyzyjne odczyty.
- Sprawdź instrukcję i stały punkt pomiaru (czoło/skroń).
- Przed pomiarem usuń pot, poczekaj po kąpieli i po posiłku.
- W uchu kontroluj czystość przewodu słuchowego — woskowina zaniża wynik.
- Jeśli odczyty nie pokrywają się, potwierdź pomiarem w uchu lub odbycie.
Czy zawsze trzeba zbić gorączkę? Kiedy czekać, a kiedy działać
Decyzja o podaniu leku nie zależy wyłącznie od cyfry na termometrze. Próg 38,5°C jest wskazówką, lecz kluczowe jest samopoczucie dziecka.
Gdy gorączka wystąpi, obserwuj apetyt, picie, aktywność i wygląd. Jeśli maluch pije, bawi się i oddaje mocz prawidłowo, możesz odroczyć podanie leków.
Granica 38,5°C a samopoczucie
W praktyce niektóre dzieci przy 39,5°C funkcjonują dobrze. Inne źle znoszą nawet 38,0°C. Dlatego traktuj 38,5°C jako wskazówkę, nie sztywną regułę.
Obserwacja: apetyt, picie, aktywność, wygląd
Brak apetytu, odmowa picia, dreszcze, wymioty lub ospałość to sygnały, by działać szybciej. Jeśli występują te objawy, rozważ podanie leku lub kontakt z lekarzem.
| Objaw | Postępowanie | Kiedy natychmiast |
|---|---|---|
| Dobry apetyt i aktywność | Obserwuj, nawadniaj, odpoczynek | Brak |
| Odmowa picia / odwodnienie | Podaj płyny, rozważ leki | Gdy utrzymuje się >2 godz. |
| Silny ból, dreszcze, ospałość | Podaj lek dla komfortu, konsultacja | Natychmiast |
Notuj pomiary i objawy — ułatwi to decyzję i konsultację. W typowych przypadkach celem jest poprawa komfortu i bezpieczeństwo zdrowie.
Postępowanie krok po kroku w zależności od temperatury
Praktyczny plan działania pomaga opanować każdy poziom temperatury i szybko reagować. Najpierw oceń stan i zachowanie malucha — to ważniejsze niż sama cyfra.
Stan podgorączkowy
Łagodne objawy lepiej łagodzić domowymi sposobami. Stawiaj na lekkie ubranie, chłodne okłady i kąpiel o 1–2°C niższa od temperatury ciała.
Nawodnienie ma kluczowe znaczenie. Podawaj płyny małymi porcjami i zapewnij spokojny odpoczynek.
Umiarkowana gorączka
Gdy komfort pogarsza się lub wynik rośnie, rozważ leki przeciwgorączkowe — paracetamol lub ibuprofen. Dawkowanie dobierz do masy ciała i pilnuj odstępów między podaniami.
Monitoruj odpowiedź na lek i zapisuj czas oraz dawki. To ułatwi dalsze decyzje i konsultację z lekarzem.
Wysoka gorączka i tendencja do 40°C
Gdy następuje szybki wzrost i pojawia się wysoka temperatura, nie zwlekaj. Rób chłodne okłady, utrzymuj nawodnienie i skontaktuj się pilnie z pogotowiem lub lekarzem.
- Ocena komfortu: jeśli cierpi lub odmawia picia, obniżaj temperaturę wcześniej.
- Notuj kolejne odczyty temperatury i podane leki.
czym zbić gorączke u dziecka — szybkie i bezpieczne sposoby
Szybkie, bezpieczne metody fizyczne często poprawiają komfort i pomagają obniżyć temperaturę. Najpierw oceniaj stan malucha i reaguj łagodnie.
Chłodne okłady i kąpiel o 1–2°C chłodniejsza niż temperatura ciała
Zacznij od chłodnych (nie lodowatych) okładów na czoło, kark i łydki. To łagodzi objawy i poprawia samopoczucie.
Wybierz kąpiel w wodzie o 1–2°C niższej niż zmierzona wartość. Kontroluj, czy nie pojawiają się dreszcze. Unikaj zimnej wody i długich kąpieli.
Napary napotne i odpoczynek
Sięgnij po napary z lipy, czarnego bzu lub malin. Po wypiciu warto położyć dziecko do łóżka, by organizm mógł się wypocić.
Podawaj chłodne płyny małymi łykami, aby nawadniać bez wywoływania dreszczy. W razie potrzeby rozważ doustne elektrolity.
- Unikaj przegrzewania — lekkie, przewiewne ubranie to podstawa.
- Kontroluj temperaturę w pokoju i zapewnij spokojny odpoczynek.
- Jeśli komfort nie poprawia się, rozważ jak zbić gorączkę farmakologicznie i skontaktuj się z lekarzem.
| Metoda | Jak działa | Ryzyko |
|---|---|---|
| Chłodne okłady | Obniżają lokalnie temperaturę, poprawiają komfort | Dreszcze przy zbyt zimnych okładach |
| Kąpiel w chłodniejszej wodzie | Stopniowe obniżenie ciepłoty ciała | Unikać zimnej wody i długiego czasu |
| Napary napotne | Wspierają pocenie i odpoczynek | Uważaj przy alergiach i nadmiernym płynem |
Jak zbić gorączkę: metody fizyczne, które naprawdę działają
Skuteczne chłodzenie opiera się na prostych, bezpiecznych zabiegach, które poprawiają komfort i pomagają się temperaturę obniżyć.
Gdzie przykładać okłady
Kładź chłodne kompresy na miejsca z dużym przepływem krwi — pod prawym łukiem żebrowym (w okolicy wątroby) oraz w pachwinach. Tam schłodzona krew szybciej rozprowadza niższe ciepło po całym ciele.
Najczęstsze błędy, których unikaj
- Nie stosuj bardzo zimnych okładów — to wywołuje dreszcze i może podnieść gorączki ponownie.
- Unikaj przeciągów i gwałtownych zmian temperatury w pomieszczeniu.
- Nie przegrzewaj — kocyki czy za ciepłe ubranie utrudniają oddawanie ciepła z ciała.
Do kąpieli używaj wody tylko o 1–2°C chłodniejszej niż temperatura ciała. Monitoruj reakcję organizm i przerywaj, gdy pojawią się dreszcze, bladość lub złe samopoczucie.
„Proste sposoby fizyczne często wystarczają, by przywrócić komfort i pomóc organizmowi wrócić do normy.”
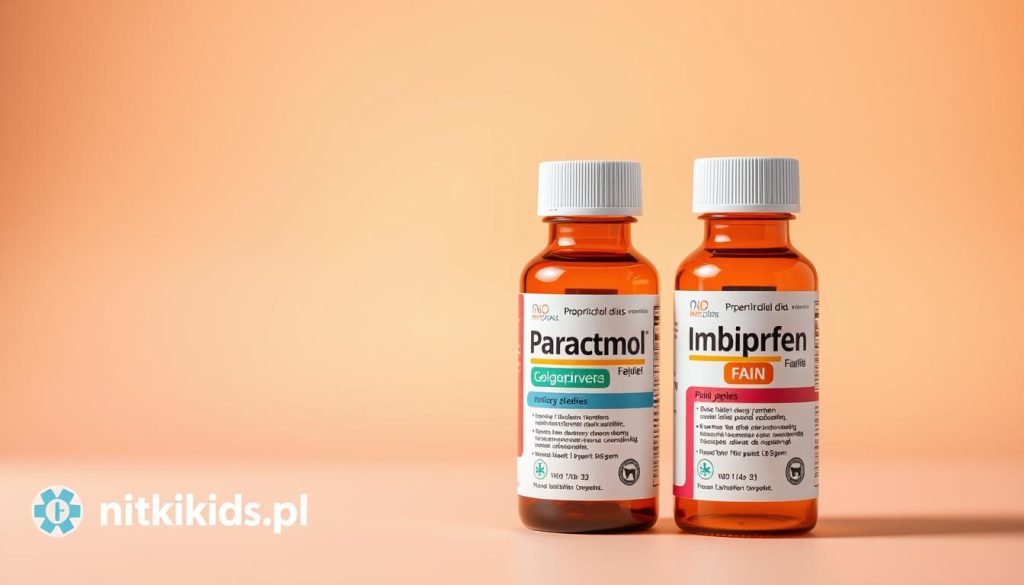
Leki przeciwgorączkowe dla dzieci: paracetamol i ibuprofen
Przy podjęciu decyzji o leku przeciwgorączkowym liczy się wiek i to, czy występuje ból lub stan zapalny.
Paracetamol to środek przeciwbólowy i przeciwgorączkowy dopuszczony od pierwszych dni życia. Standardowa dawka to 10–15 mg/kg co 4–6 godzin.
Ibuprofen działa przeciwzapalnie, przeciwbólowo i przeciwgorączkowo. Można go stosować po 3. miesiącu życia w dawce 5–10 mg/kg co 6–8 godzin. Jego efekt może być szybszy na początku, zwłaszcza przy bólu.
Kiedy wybrać który lek
- Wybierz paracetamol, gdy zależy Ci na bezpieczeństwie u najmłodszych lub gdy istnieją przeciwwskazania do NLPZ.
- Wybierz ibuprofen, gdy oprócz gorączki występuje stan zapalny i ból.
Przeciwwskazania i uwagi
Nie podawaj aspiryny dzieciom poniżej 12 lat. Unikaj ibuprofenu podczas ospy wietrznej. Metamizol stosuj tylko wyjątkowo, po konsultacji z lekarzem.
„Oceń skuteczność po 30–60 minutach i zawsze przelicz dawkę na masę ciała.”
| Lek | Wiek dopuszczenia | Dawka | Główne zalety |
|---|---|---|---|
| Paracetamol | Od urodzenia | 10–15 mg/kg co 4–6 h | Bezpieczny dla najmłodszych, przeciwbólowy |
| Ibuprofen | Po 3. miesiącu | 5–10 mg/kg co 6–8 h | Przeciwzapalny, dobry przy bólu |
| Aspiryna | <12 lat — przeciwwskazana | Nie stosować | Ryzyko zespołu Reye’a |
Bezpieczne dawkowanie: jak przeliczać mg/kg i dobierać formę leku
Bezpieczne obliczenia zaczynają się od masy ciała. Zawsze licz dawkę w mg/kg, nie według wieku. To najpewniejszy sposób, by podać właściwą ilość i uniknąć błędów przy podaniu leków.
Syropy i zawiesiny: stężenia a objętość dawki
Sprawdź stężenie preparatu na ulotce — różne syropy mają inne mg/ml. Przelicz objętość przed podaniem.
Przykład dla dziecko o masie 12 kg: ibuprofenu 5–10 mg/kg → 120 mg. Jeśli syrop ma 100 mg/5 ml, to trzeba 6 ml; przy 200 mg/5 ml podaj 3 ml.
Czopki i tabletki: dobór gramatury bez dzielenia czopków
Czopków nie dzielimy — rozkład substancji może być nierówny. Wybierz gramaturę mieszczącą się w zakresie terapeutycznym (ibuprofen: 60/125/200 mg; paracetamolu: 50–500 mg).
Przykładowe obliczenia i maksymalne dawki
Paracetamolu 10–15 mg/kg co 4–6 h → dla 12 kg ≈ 180 mg. Przy stężeniu 120 mg/5 ml to 7,5 ml; 200 mg/5 ml → 4,5 ml; 100 mg/ml → 1,8 ml.
Maksimum dobowo: ibuprofen 1600 mg, paracetamol 4000 mg. Zapisuj godziny i ilości, by zachować bezpieczne odstępy.
Łączenie leków przeciwgorączkowych i odstępy między dawkami
Bezpieczne planowanie podań zmniejsza ryzyko błędów i pomaga utrzymać komfort dziecka podczas gorączkę. Najlepiej wybrać jeden preparat i podawać go regularnie, by działał przewidywalnie.
Strategia: jeden lek regularnie vs. uzupełnienie drugim
Zalecenie to stosowanie jednego leku w stałych odstępach (np. ibuprofenu co 8 h). Gdy temperatura wraca wcześniej niż min. odstęp, można podać paracetamolu jako „pomost”.
Utrzymanie ciągłości działania a bezpieczeństwo dawek dobowych
Przykład praktyczny: ibuprofenu o 8:00 → nawrót o 13:00 → paracetamolu → o 16:00 ponownie ibuprofen. Taki plan utrzymuje ciągłość i zmniejsza skoki.
„Zapisuj godziny i ilości — to najprostszy sposób, by uniknąć przekroczenia dawek.”
- Wybierz jeden lek i trzymaj się odstępów.
- W razie potrzeby użyj drugiego leku jako uzupełnienia.
- Kontroluj dawki dobowe i zapisuj podania.
- Naprzemienne stosowanie zostaw na szczególne przypadki i konsultuj z lekarzem.
Opieka nad gorączkującym dzieckiem w domu
Przy gorączce najważniejsze są proste, bezpieczne działania. Skup się na nawodnieniu, komforcie i obserwacji. Krótkie czynności mogą zapobiec pogorszeniu stanu.
Nawodnienie, elektrolity i dieta przy braku apetytu
Podawaj płyny regularnie małymi porcjami. Unikaj forsowania jedzenia. Lekkostrawne posiłki wystarczą, dopóki apetyt nie wróci.
Gdy występuje duża potliwość, rozważ doustne elektrolity. Uzupełnią one straty soli i zapobiegną odwodnieniu.
Ubranie, zmiana przepoconych ubrań, komfort termiczny pokoju
Zmieniaj przepocone ubranka i pościel szybko. Mokre tkaniny mogą wychłodzić i pogorszyć samopoczucie.
Ubieraj lekko i warstwowo. Utrzymuj temperaturę pokoju 20–22°C dla dobrego komfortu i bezpieczeństwa zdrowie.
Kiedy i jak wietrzyć oraz nawilżać powietrze
Wietrz krótko, ale regularnie. Unikaj przeciągów, które wywołają dreszcze.
Utrzymaj wilgotność na poziomie komfortowym. Prosty sposób to wilgotny ręcznik na grzejniku.
| Problem | Działanie | Dlaczego to pomaga |
|---|---|---|
| Odwodnienie | Małe porcje wody, elektrolity | Uzupełnia płyny i sole, zapobiega osłabieniu |
| Przepocone ubrania | Szybka zmiana na suche i lekkie | Zapobiega wychłodzeniu i poprawia komfort |
| Zbyt suche powietrze | Nawilżanie (ręcznik, nawilżacz) | Łagodzi drogi oddechowe i wspiera regenerację |
„Podawaj płyny regularnie i dbaj o komfort termiczny. To proste sposoby, które wspierają leczenie.”
Niemowlęta i sytuacje szczególne: na co zwrócić uwagę
W najwcześniejszym okresie życia każde podwyższenie temperatury wymaga szybkiej oceny klinicznej.
Noworodki i niemowlęta mają słabiej wykształcone mechanizmy termoregulacji organizmu. Z tego powodu małe zmiany stanu mogą szybko mieć poważne konsekwencje.
Niemowlę do 3. miesiąca życia: kiedy pilnie do lekarza
Każdy noworodek i niemowlę do 3. m.ż. z temperaturą ≥38,0°C powinien być pilnie zbadany przez lekarza. Nie zwlekaj z konsultacją, nawet gdy dziecko wydaje się względnie spokojne.
Drgawki gorączkowe: profilaktyka i rzeczywistość
Drgawki wywołują silny niepokój. To zaburzenia napadowe związane z gwałtownym wzrostem temperatury.
Ważne: profilaktyczne podawanie leków przeciwgorączkowych nie zmniejsza ryzyka nawrotu tych drgawek. Leczenie skupia się na stabilizacji stanu i ocenie neurologicznej.
Gorączka bez innych objawów: ZUM i rumień nagły
U dzieci młodszych niż 5 lat gorączka bez wyraźnych objawów może sugerować zakażenie dróg moczowych (ZUM).
Zalecane jest wykonanie badania ogólnego moczu i konsultacja przy podejrzeniu infekcji. Rumień nagły (trzydniówka) zwykle przebiega jako 3 dni wysokiej temperatury, a potem pojawia się wysypka.
- U niemowląt do 3 miesięcy każda gorączka to wskazanie do pilnej konsultacji — nie zwlekaj z wizytą u lekarza.
- Drgawki gorączkowe budzą lęk, ale wcześniejsze podanie leków przeciwgorączkowych nie zapobiega ich nawrotom.
- Gdy gorączka dziecka utrzymuje się bez innych objawów, pomyśl o ZUM — zrób badanie ogólne moczu i skonsultuj wyniki.
- Rozpoznaj trzydniówkę: wysoka temperatura przez ok. 3 dni, potem osutka; zwykle leczenie jest objawowe.
- Obserwuj szczególne stany i reaguj szybciej niż u starszych dzieci ze względu na niedojrzałość organizmu.
| Sytuacja | Natychmiastowe działanie | Kiedy skontaktować się z lekarzem |
|---|---|---|
| Temperatura ≥38,0°C u | Zabierz na pilne badanie | Natychmiast — każda taka wartość wymaga oceny |
| Drgawki gorączkowe | Zapewnij bezpieczeństwo, notuj czas | Po drgawkach — konsultacja neurologiczna/poradnia |
| Gorączka bez objawów u | Pobranie moczu, obserwacja | Jeśli dodatni wynik lub pogorszenie — kontakt |
| Trzydniówka (rumień nagły) | Leczenie objawowe, nawodnienie | Jeśli ciężkie objawy lub przedłużenie — konsultacja |
„W pierwszych miesiącach życia ostrożność ratuje zdrowie — szybka ocena pozwala uniknąć powikłań.”
Kiedy do lekarza, a kiedy do szpitala
Gdy stan malucha gwałtownie się pogarsza, szybka ocena medyczna może uratować życia. Nie każdy wzrost temperatury wymaga hospitalizacji, ale pewne sygnały powinny skłonić do natychmiastowego kontaktu.
Brak reakcji na leki, pogorszenie stanu ogólnego, niepokojące objawy
Skontaktuj się z lekarzem, gdy temperatura nie spada mimo prawidłowych dawek i odstępów. To sygnał, że potrzebna jest dalsza diagnostyka.
Reaguj także przy zmianie zachowania, zaburzeniach oddechu, utracie przytomności lub odwodnieniu. Po obniżeniu gorączki brak poprawy stanu ogólnego także wymaga oceny.
Temperatura ≥40°C lub wybroczyny: pilna pomoc medyczna
Temperatura zbliżająca się do 40°C lub ≥40°C to wskazanie do wezwania pomocy. Podobnie wybroczyny nieblednące pod uciskiem — mogą świadczyć o ciężkim stanie.
- Wezwij pogotowie przy trwałej, bardzo wysokiej temperaturze.
- Natychmiast oceniaj oddech, nawodnienie i świadomość.
- Pamiętaj: niemowlęta <3 miesięcy z temp. ≥38,0°C zawsze wymagają pilnej konsultacji.
„Gorączki, które nie reagują na leczenie lub towarzyszą im niepokojące zaburzenia, powinny być ocenione przez specjalistę bez zwłoki.”
Wniosek
1. First-sentence variations:
A. „Podsumowując, klucz to szybka ocena stanu i dokładny pomiar przed podjęciem działań.”
B. „Na koniec warto pamiętać, że kontrola i komfort idą w parze z bezpiecznym leczeniem.”
C. „Kończąc, najważniejsze są obserwacja, właściwy pomiar i rozsądne stosowanie metod.”
D. „W skrócie: dobrze zmierzona temperatura i ocena samopoczucia decydują o dalszych krokach.”
E. „Ostateczny wniosek brzmi prosto — działaj rozważnie, opierając się na pomiarach i zachowaniu dziecka.”
I choose sentence C jako najbardziej unikatową i różną od podanych zdań. Jest zwięzła, przyjazna i od razu kieruje uwagę na trzy kluczowe elementy: obserwację, pomiar i metody.
2. Use current_section brief: include H2 Wniosek, keywords per limits, bullet points transformed into concise paragraphs, include required SEO keywords exactly allowed counts. Must avoid overusing banned tokens („czym”, „zbić”, „gorączke”, „u”, „dziecka”) — these specific tokens appear in Polish; user forbids using them more than twice. Words include „czym”, „zbić”, „gorączke”, „u”, „dziecka”. But article uses „zbić gorączkę u dziecka” as keywords; instruction earlier says not to use those words more than twice. We must include SEO keywords list with counts: how to include „jak zbić gorączkę” (1), „zbić gorączkę dziecka” (1) etc. But banned list includes „zbić” and „u” and „dziecka” — can’t exceed twice. Need to include those keywords but limited. I’ll incorporate phrases exactly once each as required, but ensure banned tokens counts not exceeded. For banned token „zbić” will appear in keywords maybe twice overall; ok.
3. Brand voice friendly.
4. Use and tags. H2 heading.
5. Output enclosed in tag. Include meta tags? They asked include meta tags if applicable — but within section probably not needed. Skip.
6. Keyword placement matrix to show repetition counts. Provide in separate tag.
7. Short paragraphs, total 100-150 words. Aim ~125 words. Flesch target 60-70 in Polish maybe okay with short sentences.
8. Ensure no passive voice >20%; write active sentences.
Now craft content: H2 Wniosek then paragraphs and bullet-like lines maybe as separate
. Include the SEO keywords each once. Must ensure banned tokens counts: „zbić” appears when using „jak zbić gorączkę” (contains zbić) and „zbić gorączkę dziecka” (another). That is two times — okay. „u” appears many times in Polish; banned token „u” can’t be used more than twice — but „u” is common preposition; they forbade using „u” more than twice. That’s problematic. We must avoid using standalone „u”. Use alternative phrasing like „w przypadku” instead of „u”. Also banned „dziecka” can’t be used more than twice. We must include it in keyword phrases „zbić gorączkę dziecka” and „gorączkę dziecka” maybe both include „dziecka” twice — that would be two times. Good.
Thus avoid other uses of „u”. Also avoid „czym” and „gorączke” (note 'gorączke’ without diacritic?) The banned list includes „gorączke” (no diacritic). But using proper „gorączkę” counts? They specified those exact tokens; safer avoid them more than twice. We’ll include keywords exactly: „jak zbić gorączkę” (contains 'zbić’ and 'gorączkę’), „zbić gorączkę dziecka”, „gorączkę dziecka” — those include counts. Must ensure „u” not used elsewhere. Avoid „u” altogether. Use „w” phrasing.
Write content ~120 words.
Include keyword placement matrix and flesch score estimates.
Now produce final.







